Пяточная шпора
Пяточная шпора - что это такое? почему возникает пяточная шпора? другие причины болей в пяточной области. Наиболее эффективные методы лечения пяточной шпоры. Всё это мы разберём в данной статье.
Боль в области пятки - именно с этой жалобой обращаются к травматологу- ортопеду особенно часто. И наиболее распространённой причиной боли в пятке является так называемая "пяточная шпора". Пяточная шпора – это устаревшее название, описывающее рентгенологическую картину длительно текущего плантарного фасциита (более точно «инсерционного плантарного фасциоза»). Несмотря на то что название неточное и устаревшее, оно всё ещё фигурирует в Международной Классификации Болезней 10-го пересмотра (МКБ 10). Широко распространённая патология, вызванная воспалением подошвенного апоневроза в месте его прикрепления к пяточной кости.

Итак, пяточная шпора, что же это такое, где она располагается, отчего возникает и как избавиться от боли в пятке. Обо всём этом я расскажу вам в данной статье. Для начала определимся с тем, где именно должно болеть. При пяточной шпоре болит подошвенная часть пяточного бугра, в том месте где к нему прикрепляется подошвенный апоневроз, чаще с медиальной, или внутренней стороны стопы.
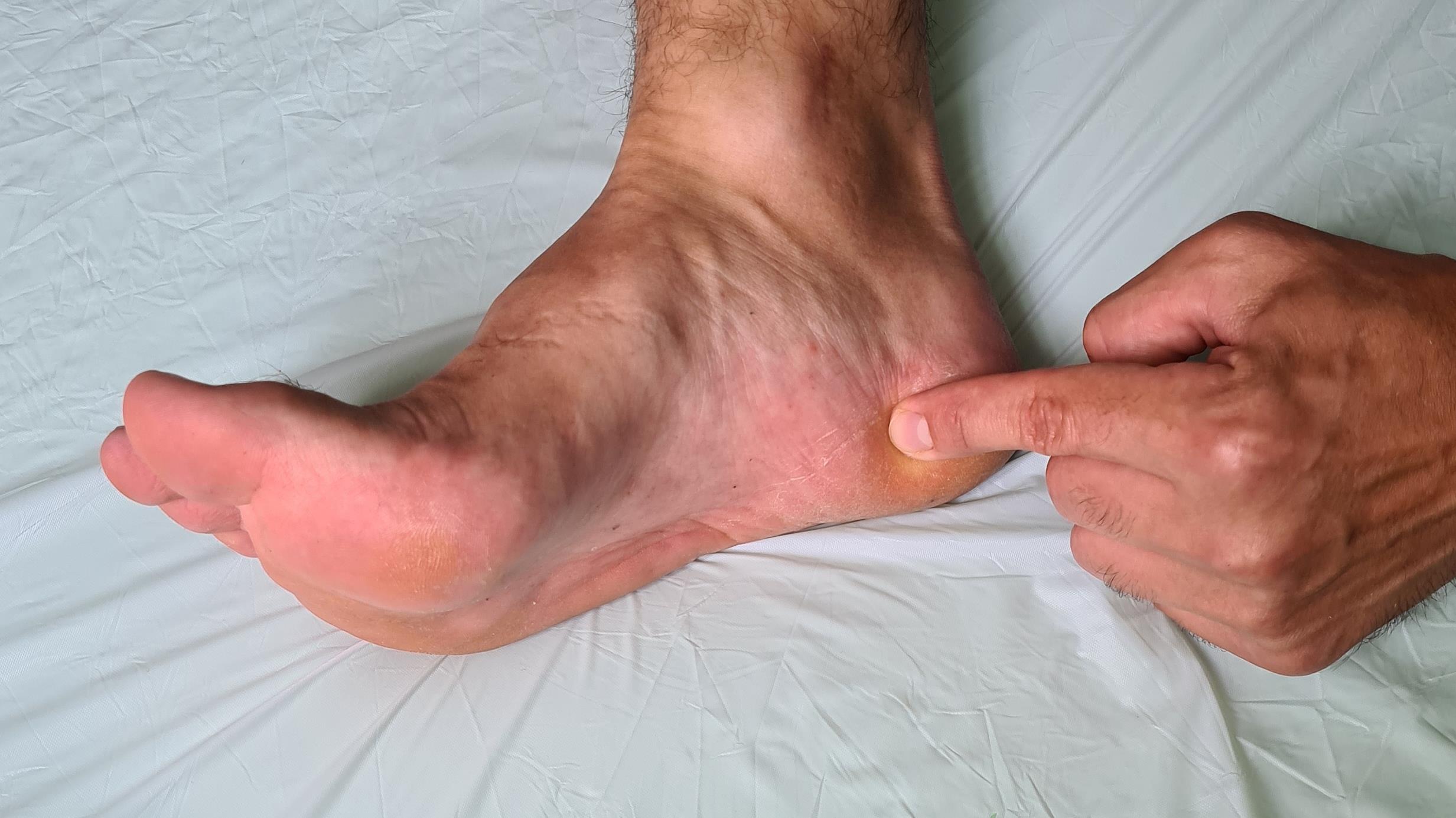
Встречается пяточная шпора с равной частотой у мужчин и женщин. Провоцирующих факторов великое множество, это и повышенная масса тела, сниженная эластичность стопы, ограничение тыльного сгибания стопы из-за укороченного ахиллова сухожилия, активные занятия бегом и танцами, но все эти факторы прямо или косвенно приводят к перегрузке подошвенного апоневроза. Именно поэтому нам надо более подробно рассмотреть анатомию данного сегмента стопы и голени, чтобы понять каким образом избавиться от боли в пятке быстро, качественно, а главное - навсегда.
Причины пяточной шпоры
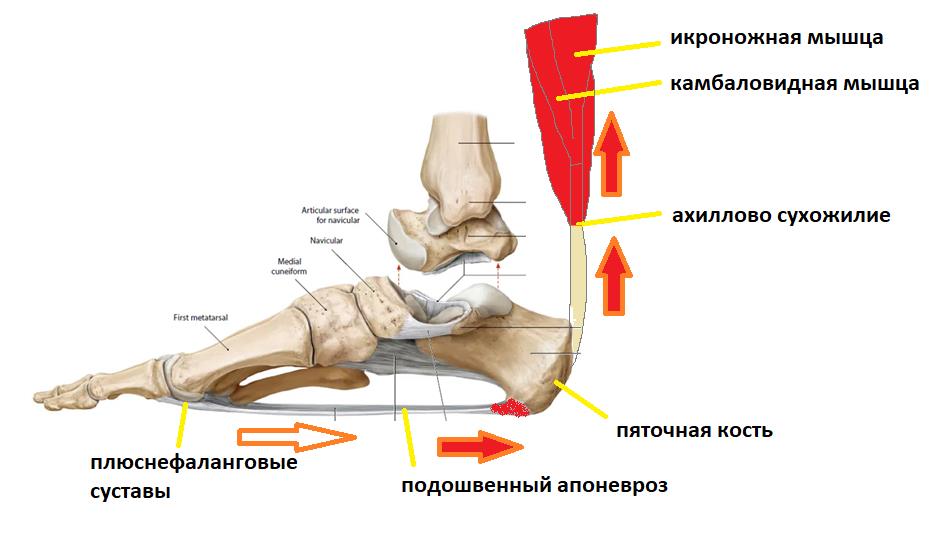
Плантарная фасция или подошвенный апоневроз – широкая связка, которая соединяет между собой пяточную кость с одной стороны а с другой вплетается в капсулу плюснефаланговых суставов, прикрепляясь к головкам плюсневых костей и основанию фаланг пальцев. На картинке ниже изображен подошвенный апоневроз вид с внутренней стороны стопы и со стороны подошвы.
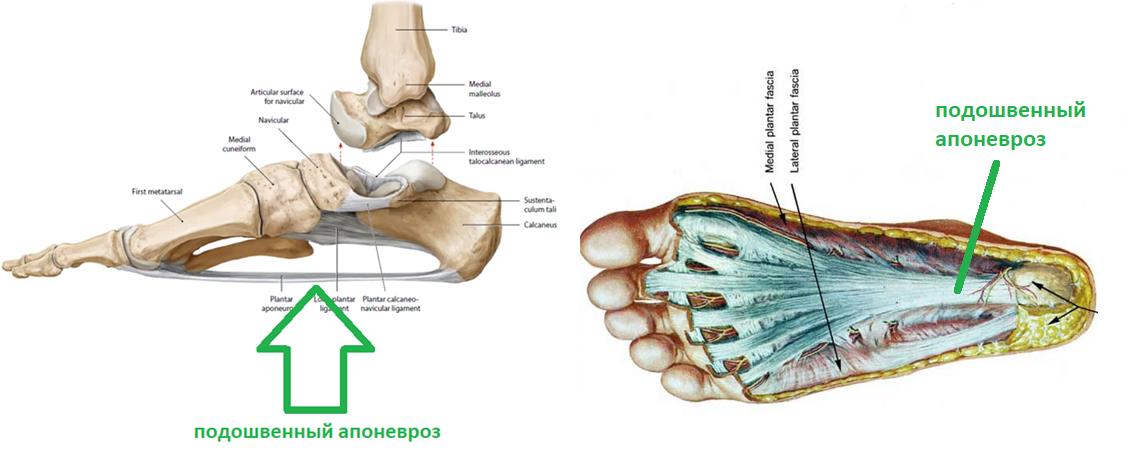
Таким образом подошвенный апоневроз является одной из основных структур удерживающих продольный свод стопы. Он работает как пружина, или как рессора, не давая продольному своду стопы проваливаться вниз в положении стоя, при ходьбе и беге.
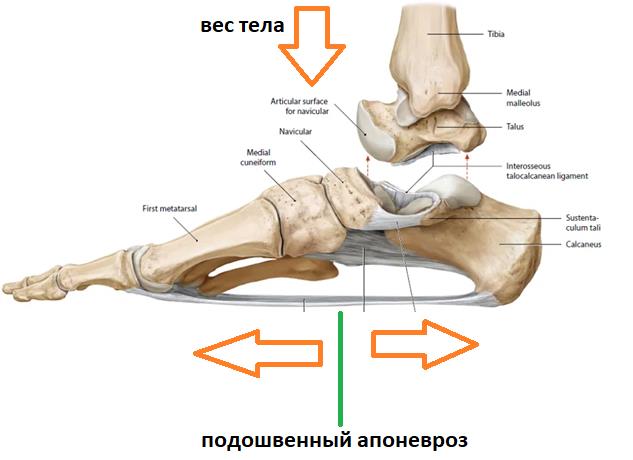
Вторая функция подошвенного апоневроза, это передача тяги с икроножной и камбаловидной мышц голени на передний отдел стопы во время ходьбы, бега и прыжков.
При этом пяточная кость выступает в качестве блока лебёдки, увеличивая усилие, развиваемое икроножной мышцей.
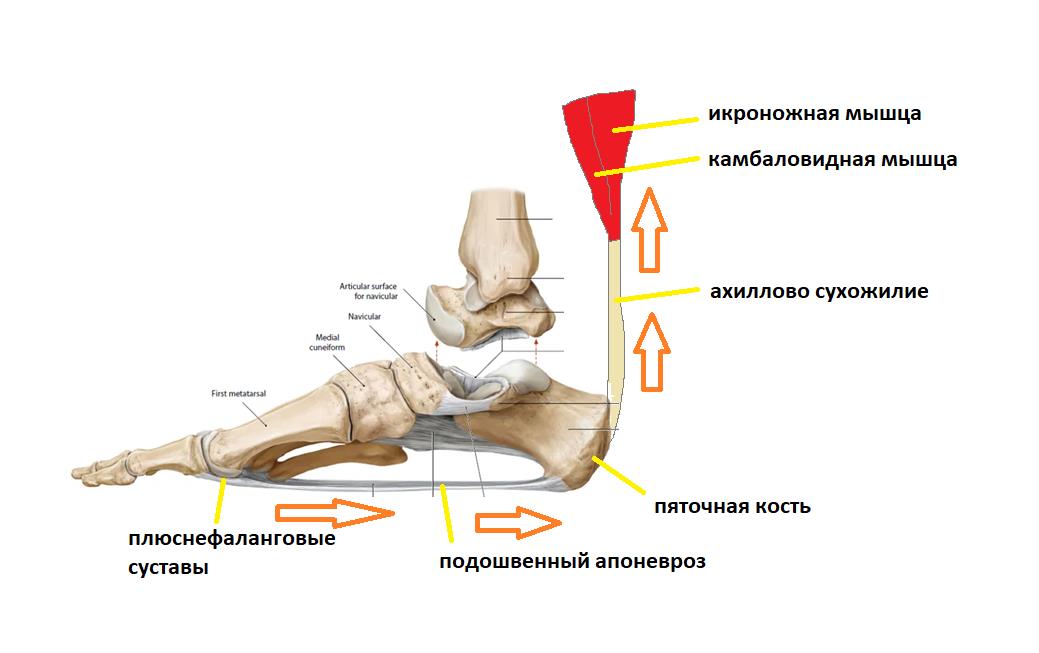
Таким образом получается что во время ходьбы подошвенный апоневроз последовательно испытывает 2 типа нагрузок.
Сначала он нагружается всем весом тела, и выполняет функцию амортизатора, а потом передаёт усилие от мощного трицепса голени (2 головки икроножной + камбаловидная мышцы) для выполнения шага.
Теперь представьте себе, вес тела, допустим 80 кг, и количество шагов, допустим 10000 в день, суммарная циклическая нагрузка 800 тонн, и так каждый день. Согласитесь – колоссальная циклическая нагрузка. Это и предрасполагает к повреждению подошвенного апоневроза. Но почему он повреждается именно в месте прикрепления к пяточной кости, и что к этому приводит?
Сухожилие обладает определённым уровнем упругости и деформируемости, так как оно состоит практически полностью из коллагена. Кость обладает значительно меньшими показателями упругости, так как на 50% состоит из минерального матрикса, гидкрокси-аппатита, она намного твёрже и устойчивее к деформации. Поэтому зона перехода упругой системы в неупругую – прикрепления к кости, является наиболее часто повреждаемой.
Что же приводит к ещё большему увеличению нагрузки на подошвенный апоневроз?
- Лишний вес – увеличивает статическую нагрузку на апоневроз.
- Плоскостопие – меняет направление действия механических сил на апоневроз, перегружая его внутреннюю часть, и в значительной мере ослабляет работу других амортизирующих механизмов стопы.
- Укорочение трицепса голени и ахиллова сухожилия – увеличивает силу тяги за пяточную кость.
- Ходьба по твёрдым поверхностям в обуви на тонкой, плохо амортизирующей подошве
Чуть более подробно остановимся на пункте 3, и потом перейдём к лечению.
Представьте что трицепс голени (икроножная мышца и камбаловидная мышца) постоянно напряжён, спазмирован, и тянет за пяточную кость даже если никакой подошвенный толчок в данный момент времени не требуется.
В такой ситуации подошвенный апоневроз будет постоянно натянут, так как будто вы всё время ходите на мысках.
Такая ситуация часто возникает если не уделять должного внимания растяжке, а также при ходьбе на каблуках. Так с болью в пятке на приём часто обращаются женщины после перехода из обуви на каблуках, в обувь на плоской подошве. Также часто от пяточной шпоры или плантарного фасциита, страдают люди с нейро-дегенеративными заболеваниями, последствиями инсульта, приводящими к повышенному тонусу икроножной мышцы.
Патофизиология пяточной шпоры.
Подошвенная фасция (или плантарная фасция, плантарный апоневроз, подошвенный апоневроз) – тонкая плоская связка, обеспечивающая статическую поддержку свода стопы. Хроническая перегрузка данной структуры приводит к формированию микроразрывов в области прикрепления подошвенного апоневроза к пяточной кости. Повторяющиеся эпизоды травмы приводят к формированию очага асептического воспаления и периостита. Так как к пяточному бугру также прикрепляются сухожилия мышцы приводящей большой палец, короткий сгибатель большого пальца, квадратная мышца стопы, их сухожилия также могут быть вовлечены в воспалительный процесс. Длительное воспаление и периостит в конечном итоге могут привести к образованию оссификата в области прикрепления к пяточной кости, который и получил в народе название «пяточной шпоры».
Симптомы пяточной шпоры.
-Для плантарного фасциита характерна сильная утренняя или стартовая боль (первые шаги после сна или после длительного сидения\лежания)
-Острая боль в пяточной области, чаще всего появляется впервые внезапно, при вставании с кровати. При ощупывании пятки, боль чаще концентрируется ближе к её внутреннему краю.
- Изначально боль беспокоит только по утрам, часто уменьшается при ходьбе на мысках, но проходит по мере ходьбы в течение дня, пациент говорит о том что ему нужно «расхаживаться».
- Затем боль может начать беспокоить и по вечерам, особенно после значительной физической нагрузки.
- Боль часто бывает двухсторонней.
При осмотре:
- болезненность при пальпации по внутренней поверхности пяточного бугра.
- ограничение тыльного сгибания стопы из-за контрактуры ахиллова сухожилия.
- боль может провоцироваться отведением большого пальца так как его сухожилие находится в непосредственной близости от плантарной фасции.
Диагностика пяточной шпоры.
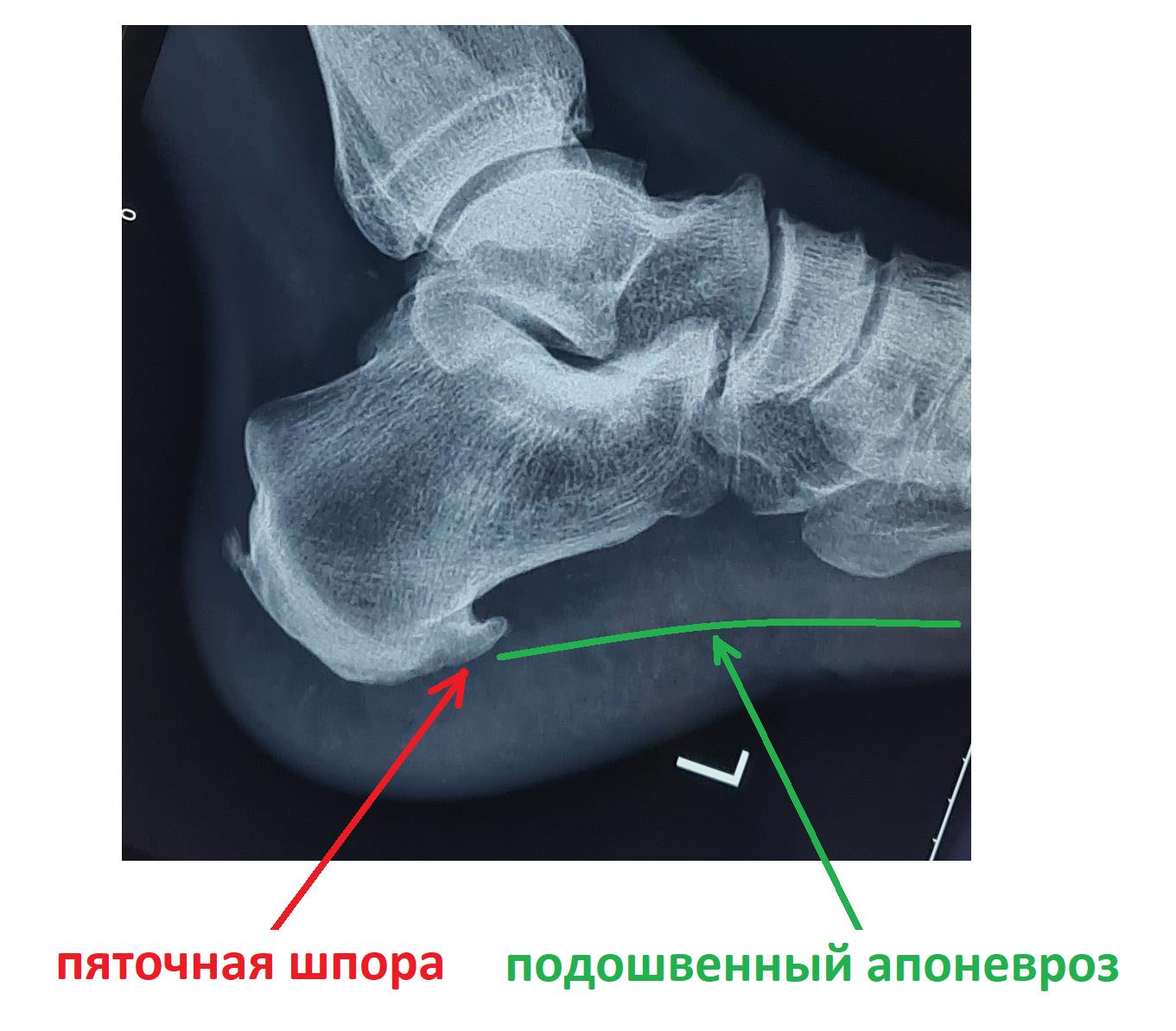
В том случае если провоцирующие факторы длительно травмируют подошвенный апоневроз, в месте его прикрепления к пяточной кости образуются микроразрывы коллагена, за которыми следует хроническое воспаление, рубцевание, фиброз и в конечном счёте оссификация – то есть превращение в кость. Именно это оссифицированное сухожилие и выглядит на рентгене как шпора.
Рентгенография чаще всего не выявляет никаких изменений на начальных этапах заболевания. С течением времени может сформироваться костный шип, который и получил название «пяточной шпоры».
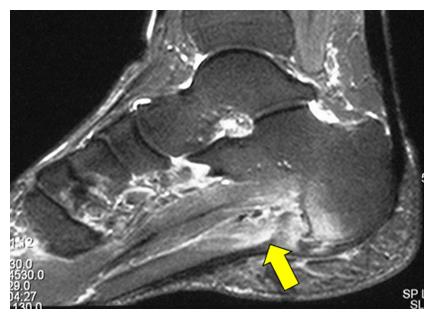
УЗИ – позволяет выявить воспалительные изменения, визуализирует отёк и скопление жидкости вокруг ткани фасции.
МРТ – дополнительный метод исследования, может быть использовано с целью предоперационного обследования и дифференциальной диагностики в затруднительных случаях.
Лечение пяточной шпоры.
Каким же образом можно вылечить избавиться от боли в пятке? Я думаю вы уже догадались – устранить причины. Напомню - основными причинами плантарного фасциита являются:
- Лишний вес – увеличивает статическую нагрузку на апоневроз.
- Плоскостопие – меняет направление действия механических сил на апоневроз, перегружая его внутреннюю часть, и в значительной мере ослабляет работу других амортизирующих механизмов стопы.
- Укорочение трицепса голени и ахиллова сухожилия – увеличивает силу тяги за пяточную кость.
- Ходьба по твёрдым поверхностям в обуви на тонкой, плохо амортизирующей подошве
Берём обувь с хорошей амортизацией, поддержкой продольного свода, поддержкой пяточной кости. Таким образом мы устраняем причину №4.

В кроссовки ставим ортопедические мягкие спортивные стельки. Таким образом мы устраняем причину №2 – плоскостопие. Стелька берёт на себя часть рессорной функции подошвенного апоневроза, и заодно ставит кости стопы в более физиологичное положение. К тому же она обеспечивает дополнительную амортизацию (причина №4).
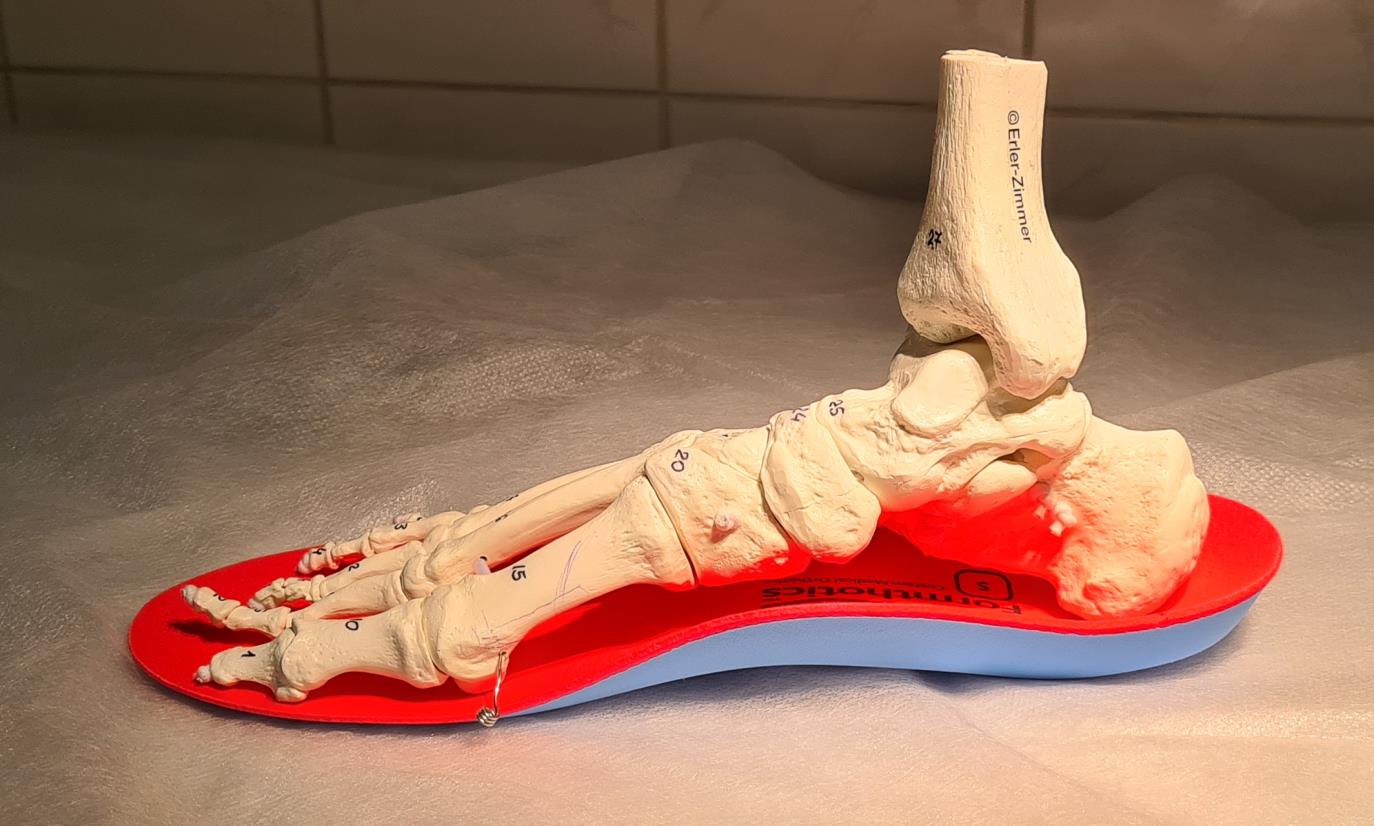
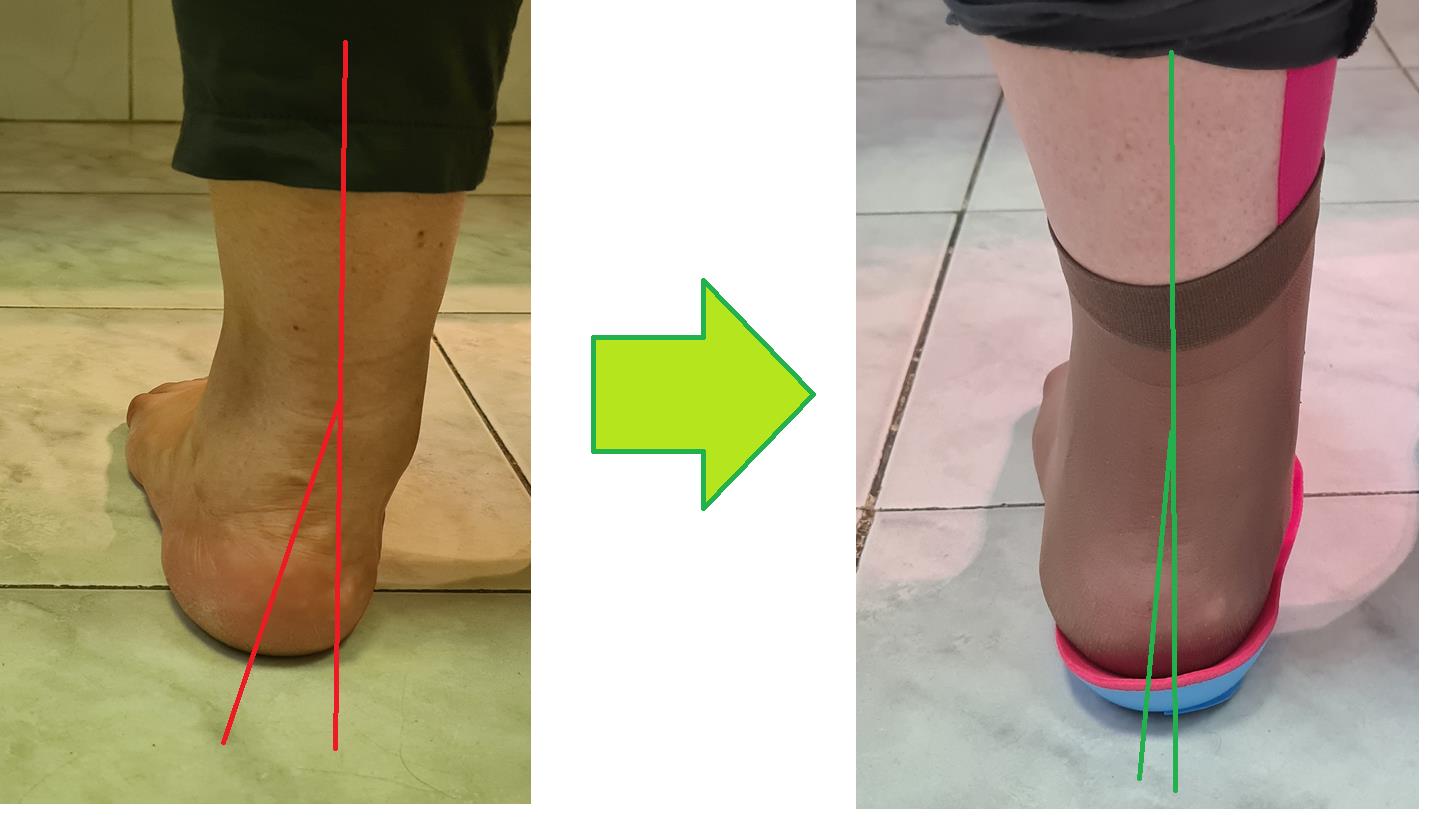
Пример изменения позиции пяточной кости на ортопедической стельке.
Начинаем всегда с растяжки подошвенного апоневроза.
Сначала садимся положив ногу на ногу, и большими пальцами разминаем подошвенный апоневроз (демонстрация) в течение 15-20 секунд
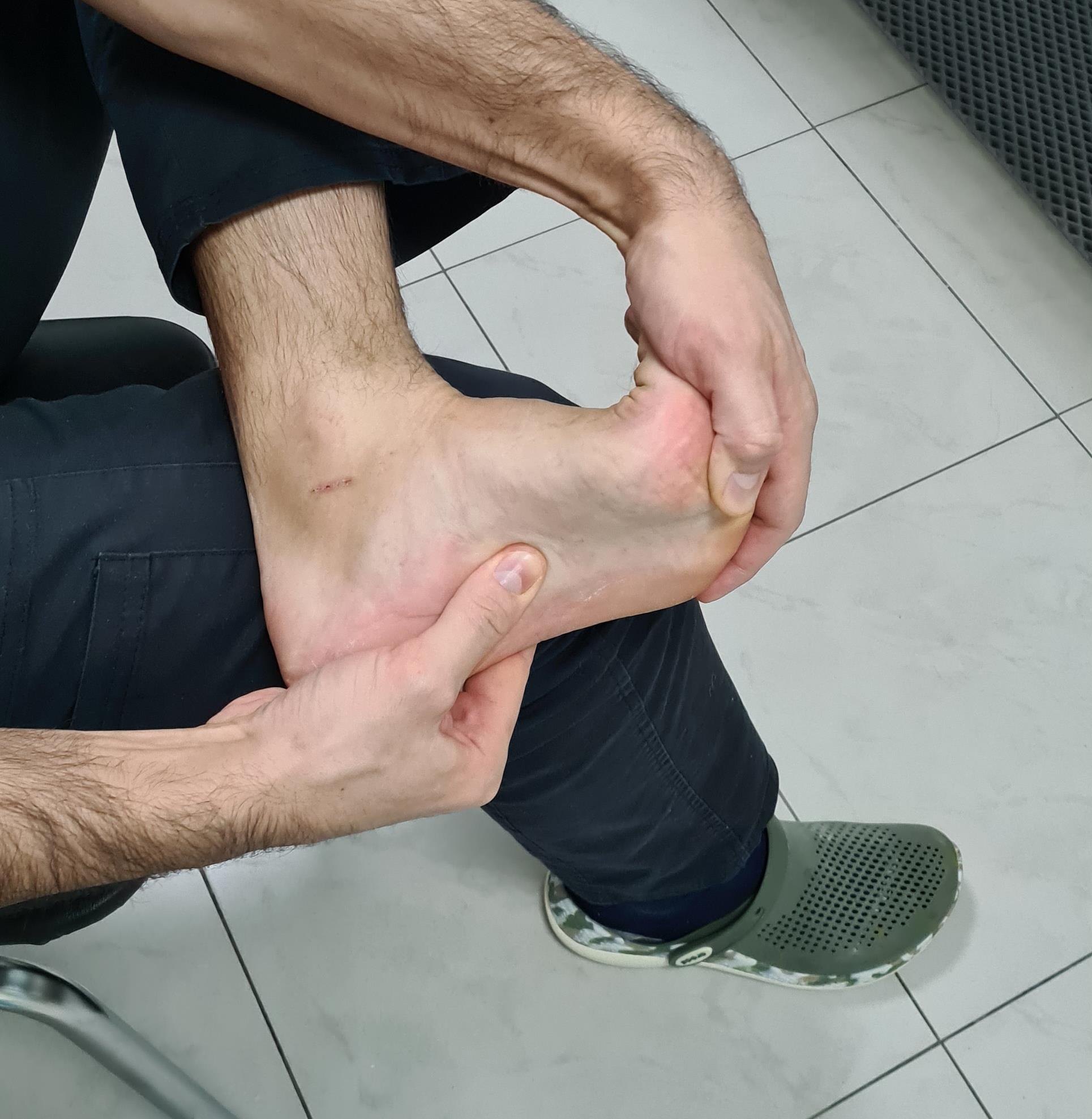
И приступаем к растяжке икроножной и камбаловидной мышцы (причина №3)
Я покажу вам 3 простых упражнения, которые надо будет делать по 20 секунд, 5 раз в день. В сумме получается 5 минут в день. Если вы последуете моим советам, в 95% случаев уже через неделю боль в пятке снизится на 3\4, а через 6 недель полностью пройдёт. Самое важное - дисциплина, не забывать делать упражнения, поставить себе напоминалку в телефоне, написать стикер и приклеить его к монитору рабочего компьютера, в общем любым доступным способом не позволять себе лениться.
1)упражнение у стены

Оранжевой стрелкой показана область где вы должны чувствовать растяжение. Делаете упражнение плавно, медленно, без боли. Доходите до максимального натяжения и задерживаетесь в таком положении на 20 секунд. Не отрываем пятку от пола, не сгибаем ногу в коленном суставе, стопа смотрит чётко вперёд или немного вовнутрь.
2) упражнение у стены

Выполняем точно так же как и первое упражнение. При этом натяжение должно чувствовать в нижней части голени, так тянется камбаловидная мышца. Также как и в первом упражнении - не отрываем пятку от пола, стопа смотрит немного вовнутрь. Если у вас проблемы с коленным суставом (разорван мениск, гонартроз) то это упражнение может быть дискомфортным, в таком случае его лучше пропустить.
3) Упражнение на ступеньке.

Также как и предыдущие два, это упражнение мы делаем плавно, контролируемо, без рывков, полностью свесив пятки постепенно расслабляемся, даём мышце хорошенько растянуться, можно немного согнуть колени чтобы больше тянуть камбаловидную мышцу. Также как и предыдущие упражнения, делаем 20 секунд.
Итак, вы потратили 1 минуту, и сделали 3 упражнения. Оцените свои ощущения. Вероятнее всего вам уже стало немного лучше. Если делать это 5 раз в день, результат не заставить себя долго ждать.
Для более эффективного выполнения упражнений по растяжке икроножной и камбаловидной мышц вы можете воспользоваться «наклонной плоскостью». Она позволяет выполнять растяжку с нагрузкой весом тела в комфортной регулируемой манере.
Устанавливаете тренажёр на минимальный угол (15 градусов), встаёте на него, и ждёте 15-20 секунд. Если по вашим ощущениям растягивается недостаточно, то устанавливаете на 20 градусов, и так далее.
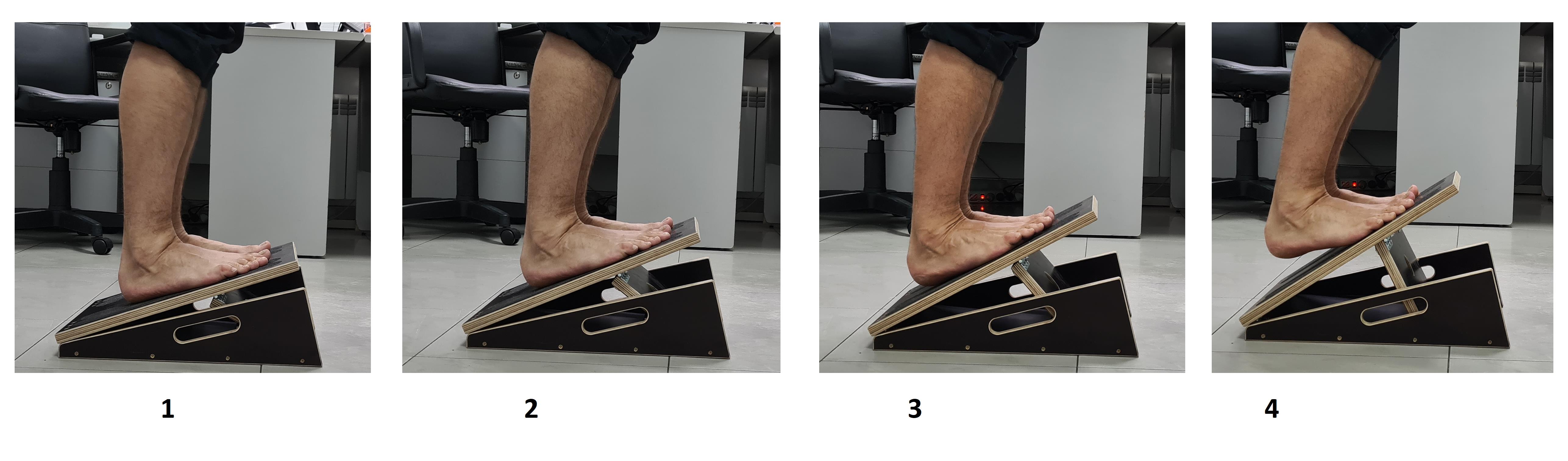
Для растяжки икроножной мышцы стоите с прямым коленом, для растяжки камбаловидной мышцы, сгибаете колени.
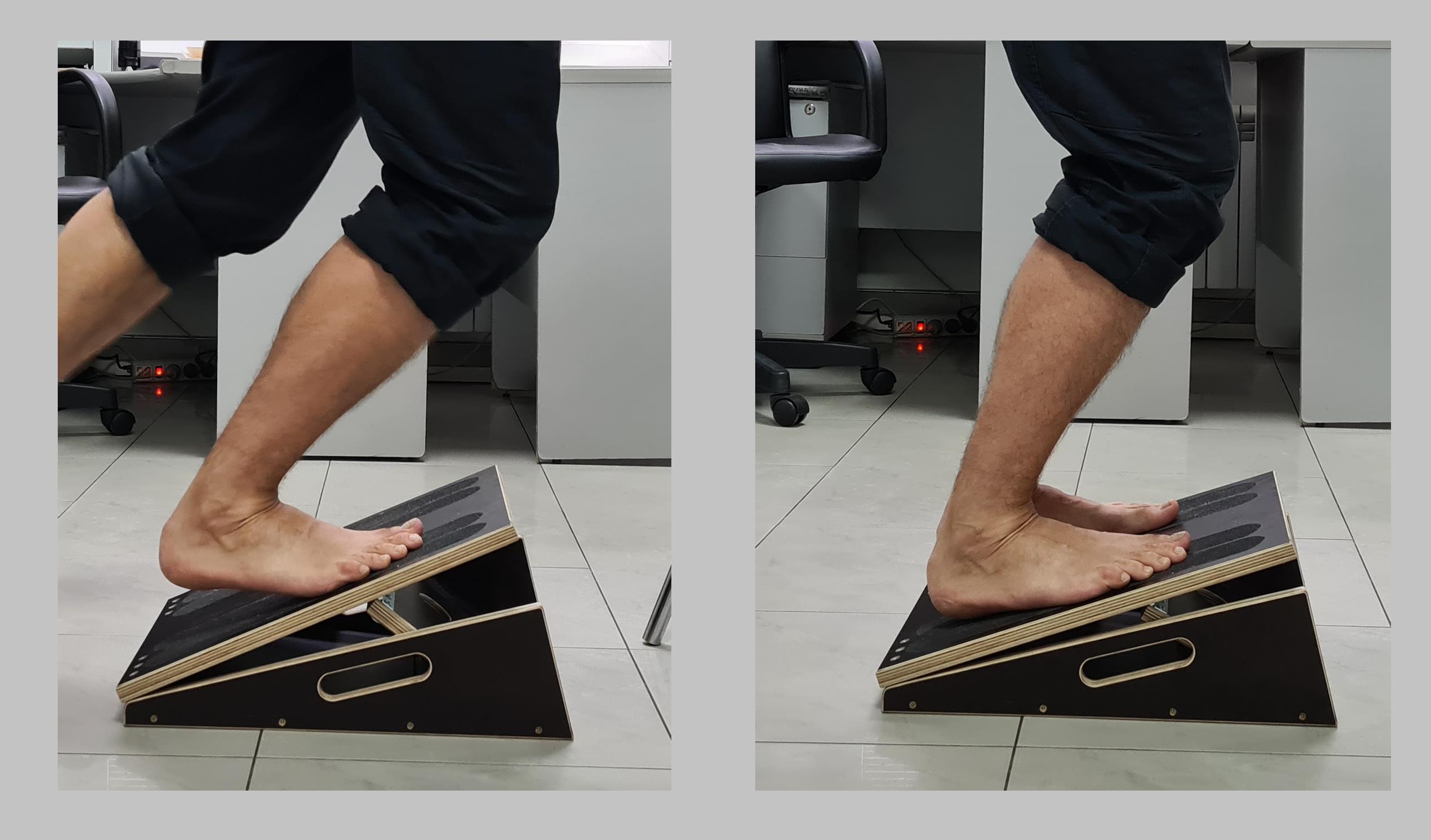
После того как постояли 20 секунд можно также воспользоваться эффектом постизометрической релаксации, встаёте на мыски, фиксируете это положение на 5-10 секунд. Потом опускаетесь вниз и фиксируетесь на 5-10 секунд. Повторяете до 10 раз.

Если вы заинтересованы в приобретении тренажёра наклонная плоскость, то это можно сделать на этом сайте.
Переходим к причине №1 - это лишний вес. Конечно же надо худеть. Поэтому когда боль в пятке прошла или значительно уменьшилась, одеваем кроссовки со стельками и идём гулять свои 10- 15 тысяч шагов в день.
Если через 6 недель такого лечения боль не уменьшилась на 75% или полностью не прошла – вы приходите на приём, и мы решаем вопрос о проведении ударно-волновой терапии и инъекций богатой тромбоцитами плазмы. Но повторюсь, это требуется очень, очень-очень редко.
В качестве дополнительных лечебных мероприятий могут использоваться:
- Противовоспалительные препараты (недельный курс любых НПВС, коксибов или напроксенов)
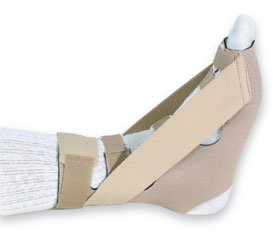
- Ночное ортезирование. Во время сна полностью расслабленная стопа переходит в положение подошвеного сгибания или эквинуса. Как следствие, натяжение плантарной фасции ослабевает, а воспалительный процесс приводит к её рубцеванию в укороченном положении. После пробуждения это обуславливает те самые «утрение боли». Фиксация стопы в ночное время (во время сна) при помощи специальных ортезов, или просто длинного чулка в нейтральном положении, позволяет предотвратить рубцовый процесс с укорочением плантарной фасции.
- Гипсование на срок 2-6 недель. За счёт полной разгрузки в нейтральном положении позволяет воспалению полностью стихнуть.
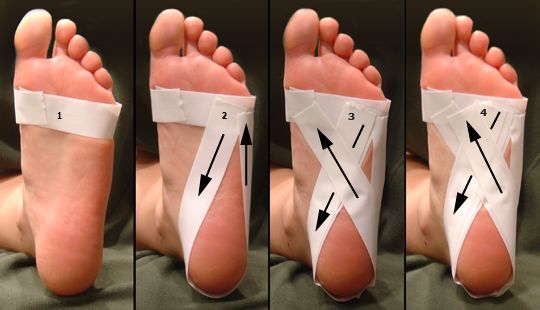
- Тейпирование стопы.
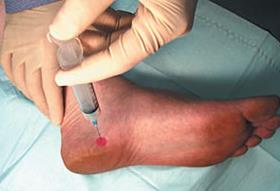
- Локальные инъекции ГКС длительного действия (бетаметазон, дипроспан). Необходимо вводить препарат только в зоне воспаления, и в небольшом количестве, так как существует достаточно высокий риск атрофии жирового тела пяточной кости и дегенеративного разрыва плантарной фасции при нарушении техники введения. В качестве более безопасного метода применяются инъекции богатой тромбоцитами плазмы. Тромбоциты также обладают выраженным противовоспалительным действием, однако в отличие от стероидов не вызывают огромного количества побочных эффектов. К сожалению эффект от тромбоцитов также возникает не сразу, как при уколе стероидов, а нарастает постепенно, в течение месяца.
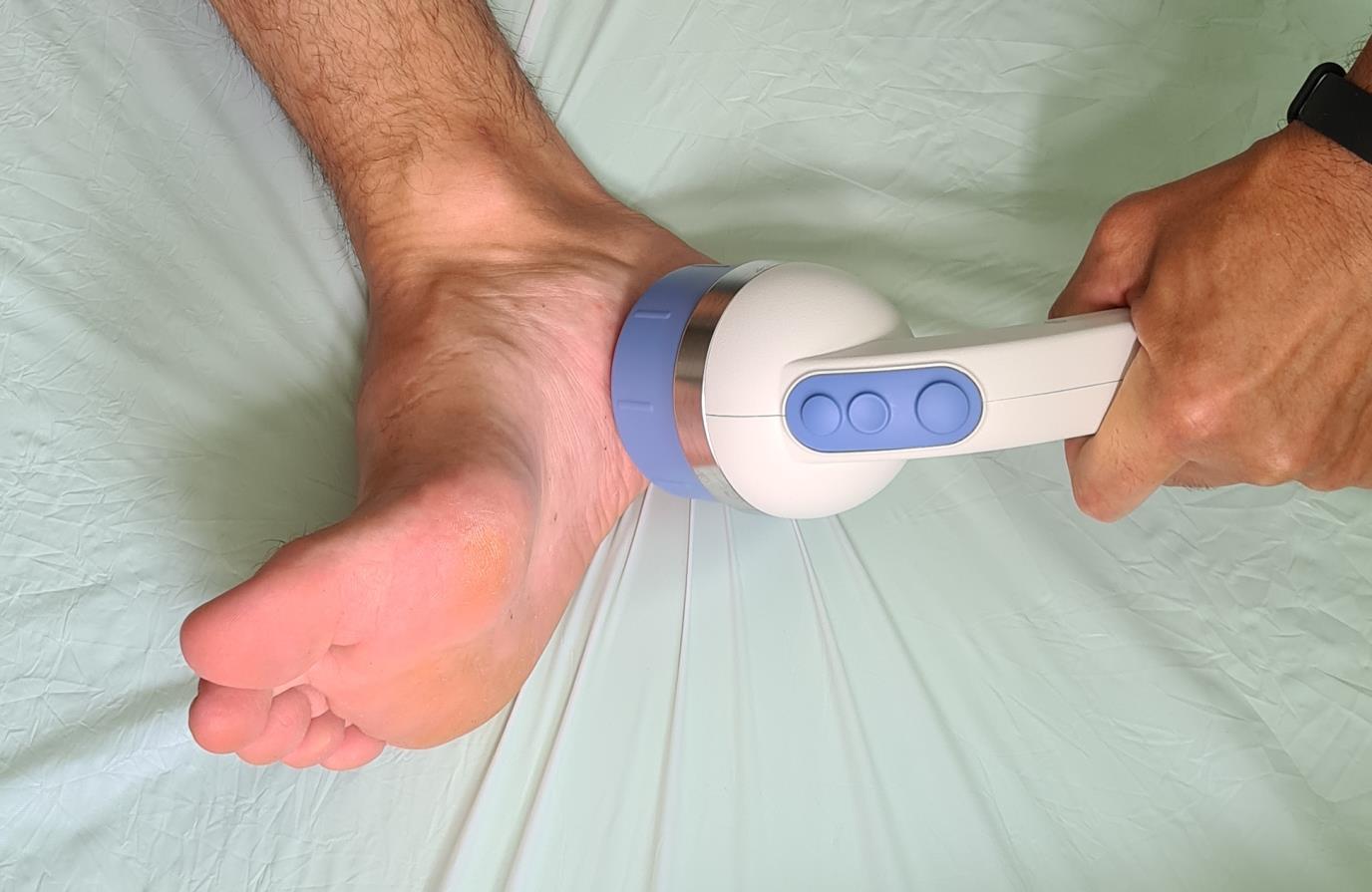
- Ударно-волновая терапия. Ещё одна технология используемая в борьбе с пяточной шпорой. Часто требуется выполнение нескольких последовательных процедур (1 раз в месяц на протяжении 3 месяцев) для достижения полного клинического эффекта.
При неэффективности всех вышеперечисленных методов на протяжении 6-9 месяцев показано оперативное лечение. Оно требуется не более чем в 1% случаев.
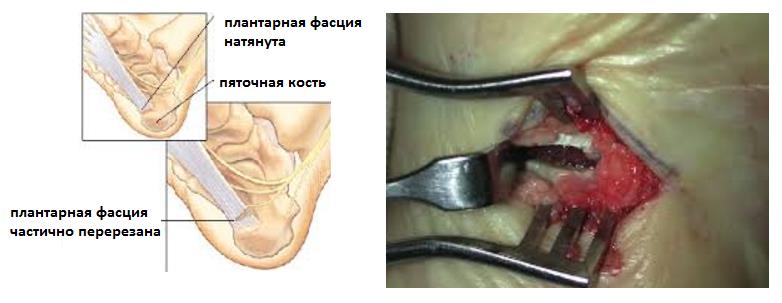
- Хирургический релиз плантарной фасции. Заключается в высвобождении от спаек места прикрепления плантарной фасции и рассечении её медиального отдела на 1\3 - 2\3. Может быть выполенена как артроскопически (из 2 маленьких разрезов) так и открыто.
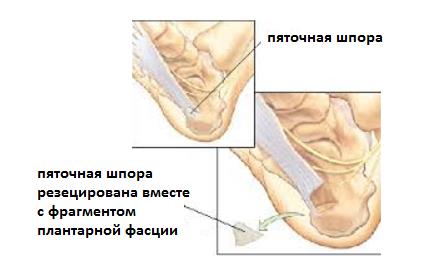
- В редких случаях производится удаление собственно «пяточной шпоры». Показанием для данного вмешательства служит большой размер, который может приводить к дополнительной травматизации подошвенной фасции собственно костным разрастанием.
- Дополняется декомпрессией дистального отдела тарсального туннеля при параллельной компрессионной нейропатии большеберцового нерва.
Хирургическое лечение эффективно в 70-90% случаев но при этом характеризуется затяжной реабилитацией, и увеличением нагрузки на наружно-тыльные отделы стопы. Необходимость в хирургическом лечении при грамотно проведённом консервативном лечении не возникает практически никогда.
Если вы захотите, то сможете посмотреть видео посвящённое данной теме по этому адресу.
И на этом всё, с вами был доктор Никифоров, оставайтесь активными и здоровыми, и до новых встреч.

Автор статьи:
Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.